症例紹介

●他病院で毎年、上部内視鏡検査を受けている
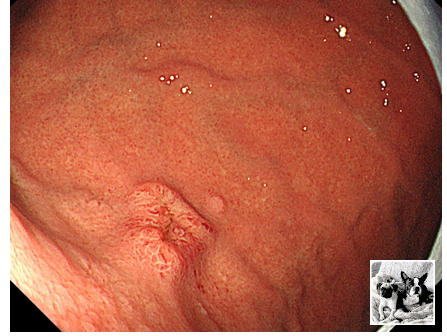
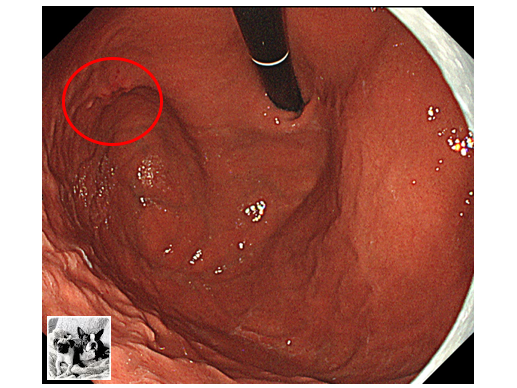
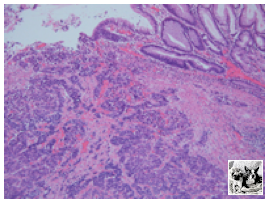
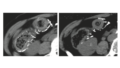
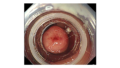
●検査で0-Ⅱa+Ⅱc病変を体上部後壁に認めた(前年は認めなかった…)
●病理検査でtub2の診断
●最終報告で神経内分泌腫瘍の可能性が指摘されたため当院紹介となった
検査結果
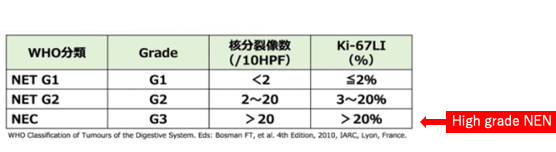
- 病理検査ではNET G2以上
- A型胃炎も認めず、MENを考慮する家族歴もなし
- 前医生検でtub2も考慮され、NET G2・MiNENの可能性も考慮し外科手術(腹腔鏡下噴門側胃切除)を施行した
(CT画像上、明らかな遠隔転移は認めていなかった)
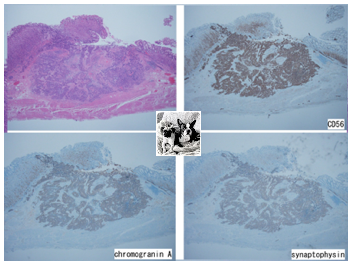
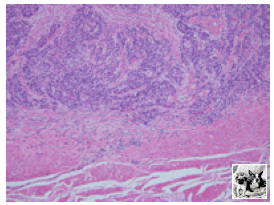
病理結果
Endocrine cell carcinoma, U, Post, type3, 16X10mm,T2(MP),Ly1b,V0,UL0,PM(25mm),DM0(35mm)
pN0[#1 0/3, #2 0/0, #3 0/4, #4sa 0/0, #4sb 0/0, #7 0/2, #8a 0/1, #9 0/2, #11p 0/0]
Ki-67 labeling index: 40%
Small cell neuro endocrine carcinoma(SCNEC)
症例まとめ
急速に進行したため、毎年上部内視鏡検査をしていても見つらなかった
NECであったのに手術で治癒切除が得られた珍しい症例であった
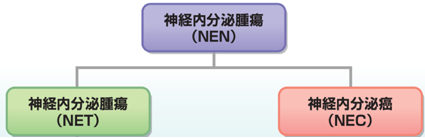
NETについて

NECってどんな病変なの?
手術で治癒切除したら、経過観察でよいの?
NETの分類の変遷と何故G3とNECを分けなければならないか
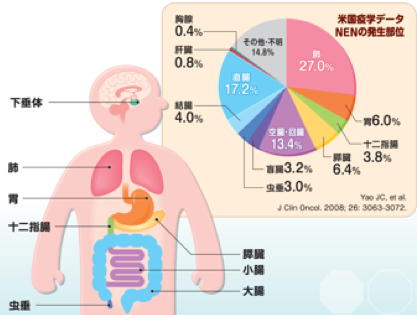
欧米では
- 直腸
- 小腸
- 胃
- 結腸
- 十二指腸
- 盲腸
- 虫垂
の順である(試験に頻発)
本邦では
- 直腸
- 十二指腸
となるので注意が必要!
神経内分泌腫瘍の歴史
| 1907年 | Oberndorferが「カルチノイド」と命名 この時、カルチロイドは転移をしない“indolent tumor(良性腫瘍)”と定義 |
| ↓ | 悪性や転移の報告があり、認識の変更 |
| 2000年 | WHO分類により名称がカルチノイド→神経内分泌腫瘍に変更 分化度によって組織分類されるようになった |
| 2010年 | 2010年WHO分類によって 核分裂像・Ki-67指数によりNET G1/G2/NEC・G3に分類、MiNEN(当時はMANEC)の明確化 |
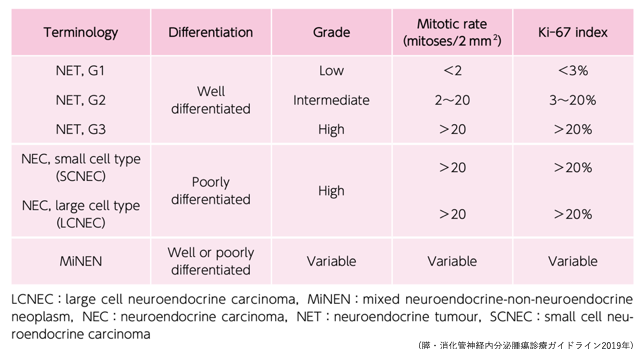
| 2019年 | 2019年WHO分類でNEC/NET G3が明確に分けられた |
2010年→2019年 WHO分類の変遷
2010年以降、High grade NENの多様性が指摘
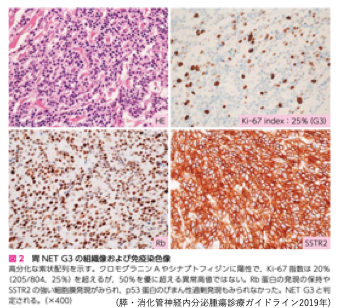
| NET G3 | NETと類似した形態 部分的なNET G1/G2 比較的Ki-67指数低値 予後良好 シスプラチン抵抗性¹⁾ |
| NEC | 肺小細胞癌と類似した形態 部分的な癌成分 Ki-67指数高値 予後不良 シスプラチン感受性、KRAS mutation、Rb Loss²⁾ |
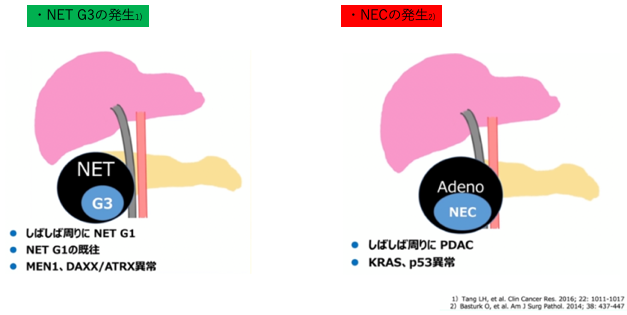
NET G3とNECの発生の違い
NET G3 病理学的特徴
NET G1/G2と同様で境界明瞭な髄様性・膨張性の充実性腫瘤を形成
比較的緩徐な発育をし、神経内分泌文化を示す
緻密な類器官構成(索状、胞巣状、偽腺管上など)をとり、
細胞異形は軽度~中等度にとどまり、
腫瘍内部にNET G1やG2に相当する成分が共存する。
免疫染色:クロモグラニン、シナプトフィジン、CD56 陽性
遺伝子異変:MEN- 1LOH、DAXX/ATRX mutation
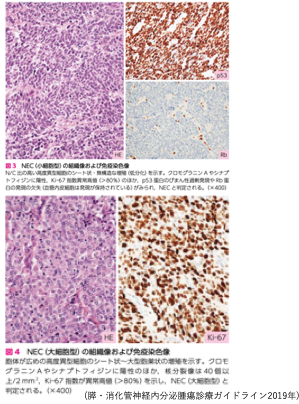
NEC 病理学的特徴
境界不明瞭な髄様性腫瘤を形成
急速な発育を示し、
組織学的に高度異型細胞が大型胞巣状~シート状・びまん性の増殖を示し、
類器官構造は不明瞭となる
細胞の構造により小細胞型と大細胞型に分類される
免疫染色:クロモグラニン、シナプトフィジン、CD56 陽性
遺伝子変異:p53発現、Rb消失、KRAS mutation
NET G3とNECの定義・病理診断の原則 まとめ
NET G3とNECはpathogenesisが異なり、病理学的鑑別が必要!
- 周りに癌がある→NECであろう
- 周りにNETがある→NET G3であろう
- NETの既往があるHigh grade NET肝転移→NET G3であろう
予後・化学療法が異なるため、WHO分類2019よりNET G3/NECは区別された
胃 NET治療方針についての注意点

勘違いをしていました…
大腸のNETの内視鏡治療適応はG1のみですよね?
胃の内視鏡治療の適応もG1のみと思っていました…
確認してみましょう!

内視鏡切除が困難な小腸・虫垂→転移がなければ外科切除
内視鏡切除が可能な食道・胃・結腸・直腸→適応があれば内視鏡切除
※結腸。直腸はNETの核分裂能/Ki-67が内視鏡治療の適応に入る(G1のみ)
しかしながら…
胃NETでは治療適応はG1のみと言及されていない!!!
MP浸潤がなければRindi分類とサイズのみが問題である
胃NETの内視鏡治療適応
| Rindi Ⅰ型 | 腫瘍径1㎝未満かつSM層まで→内視鏡治療or経過観察 ※過去には1㎝未満、5個未満、SM以浅であれば内視鏡切除の適応であったが、 多くの1型NETは良好な転帰をたどるため、経過観察でもよいといった意見も出てきている。 しかし、現時点では内視鏡切除が薦められている。 |
| Rindi Ⅱ型 | 腫瘍径1㎝未満かつSM層まで→内視鏡治療 |
| Rindi Ⅲ型 | 基本的には内視鏡切除とはならない |
| 径 | リンパ節転移率 |
|---|---|
| 5㎜以下 | 4.6% |
| 5.1-10㎜ | 9.6% |
| 10.1-20㎜ | 21.4% |
| 径 | リンパ節転移率 | 遠隔転移率 |
|---|---|---|
| 1cm以下 | 0% | 0% |
| 1.1-2.0㎝ | 10% | – |
| 2.1㎝以上 | 43.1% | 49% |
これらのデータから1㎝以上のものは外科手術の適応となっているが、
1㎝以上2㎝未満を内視鏡切除してよいかのエビデンスはない
いずれにせよ、G1のみといった言及はされていない!!!
ちなみに…
十二指腸NETに対する内視鏡切除適応
エビデンスは十分ではないが
- 腫瘍径1㎝未満
- 深達度SM以浅
であれば内視鏡切除をしてもよいと判断できる。
しかし、
外科切除適応の基準に
- Ki-67が高値の場合(具体的な数値記載がない)
- 本邦他施設後ろ向き研究結果でG2は転移危険因子と記載されており、G2を切除適応とすべきかどうかは悩ましいものとなっている
NECの外科治療
- 根治切除が可能な局所領域病変であっても、手術単独での治療成績は極めて不良。手術単独治療法は推奨されていない。
→追加化学療法は必須!(肺小細胞癌に準じた治療)
- 欧米でのガイドラインでは、手術を行う場合は、事前に遠隔転移の検索を十分に行い、これを除外した上で薬物療法や放射線治療を含めた集学的治療の一環として行いことが推奨されている。
- 十分なエビデンスはないが、下部消化管NECの手術成績100例の報告では、
| 遠隔転移なし症例の全生存期間中央値 | 14.7ヶ月 |
| 手術単独VS手術+集学的治療(周術期薬物療法や放射線) | 15.4ヶ月VS20.4ヶ月 |
本症例では追加で肺小細胞癌に準じた化学療法が行われることが望ましい!

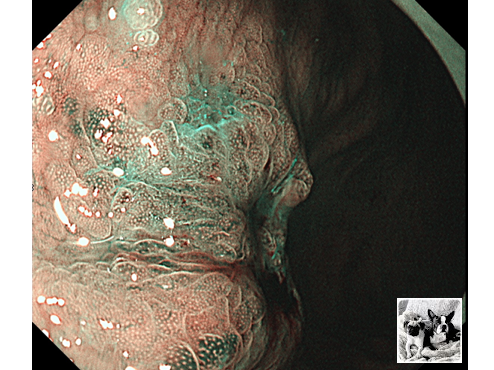
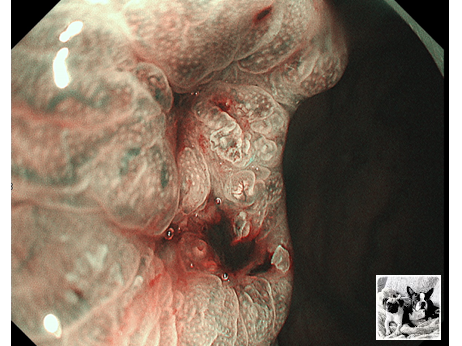










コメント